تنگی کانال نخاعی کمری (Lumbar Spinal Stenosis – LSS) یک بیماری شایع در افراد مسن است. مشخصه این عارضه، تنگ شدن فضاهایی در ستون فقرات کمری است که عناصر عصبی (مانند ریشههای عصبی) از آنها عبور میکنند. این بیماری که معمولاً ماهیت فرسایشی دارد، تأثیر قابل توجهی بر کیفیت زندگی فرد میگذارد و یکی از دلایل اصلی ناتوانی در جمعیت سالمندان به شمار میآید. با توجه به شیوع بالای این عارضه، به ویژه در افراد بالای ۶۵ سال، درک دقیق مکانیسمهای دقیق ایجاد بیماری، علائم بالینی و رویکردهای درمانی آن برای پزشکان و بیماران ضروری است.
در ادامه این مقاله از سایت دکتر محمدرضا شاه محمدی متخصص دیسک کمر به تعریف علمی و مکانیسمهای پاتوفیزیولوژیک تنگی کانال نخاعی کمر و علائم تنگی کانال نخاعی کمر و روش های درمانی آن میپردازیم.
مختصر درباره تنگی کانال نخاعی کمر
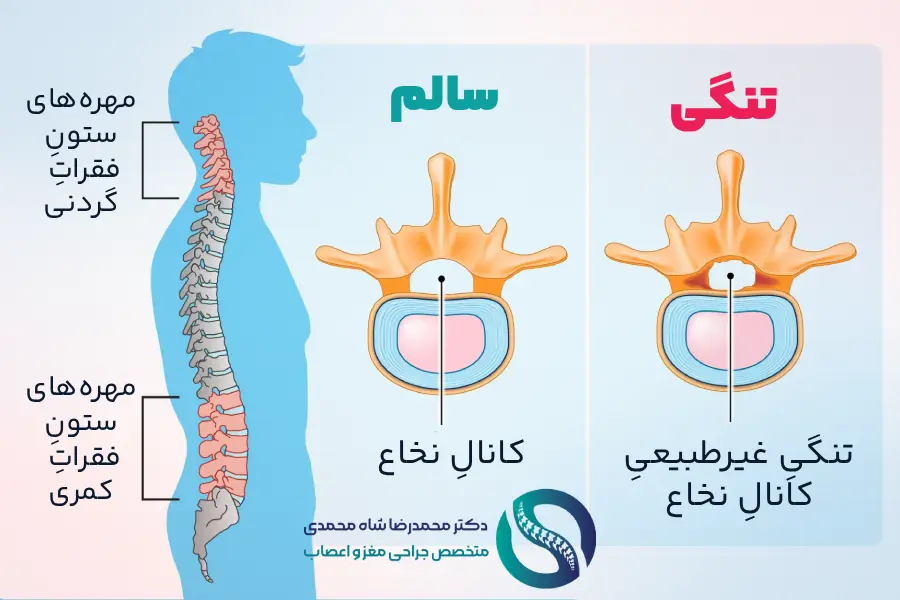
تنگی کانال نخاعی، که عمدتاً ناشی از فرآیندهای فرسایشی مرتبط با افزایش سن است، یکی از علل اصلی ناتوانی افراد مسن بهشمار میرود. علامت محوری این بیماری، لنگیدن نوروژنیک است. ویژگی بارز این عارضه، بهبود علائم هنگام خم شدن به جلو است.
درمان معمولاً با فیزیوتراپی و داروهای ضدالتهابی آغاز میشود و در صورت لزوم، داروهای اختصاصی عصبی مانند گاباپنتینوئیدها تجویز میشود. اما در درازمدت، جراحی برای تنگی علامتدار نسبت به مراقبتهای غیرجراحی برتری دارد. تکنیکهای جراحی از جمله لامینکتومی باز و کمتهاجمی، باعث تسکین فوری درد پا میشود.
به طور کلی، علیرغم ماهیت مزمن تنگی کانال نخاعی کمر، با مدیریت مناسب و اصلاح سبک زندگی، اکثریت بیماران میتوانند به یک زندگی فعال و با کیفیت دست یابند. مهمترین اقدام، تشخیص سریع و هوشیاری نسبت به علائم هشدار اضطراری مانند سندرم دم اسب است که نیاز به مداخله فوری جراحی تنگی کانال نخاعی کمر دارد.
تعریف هستهای و اهمیت آناتومیک
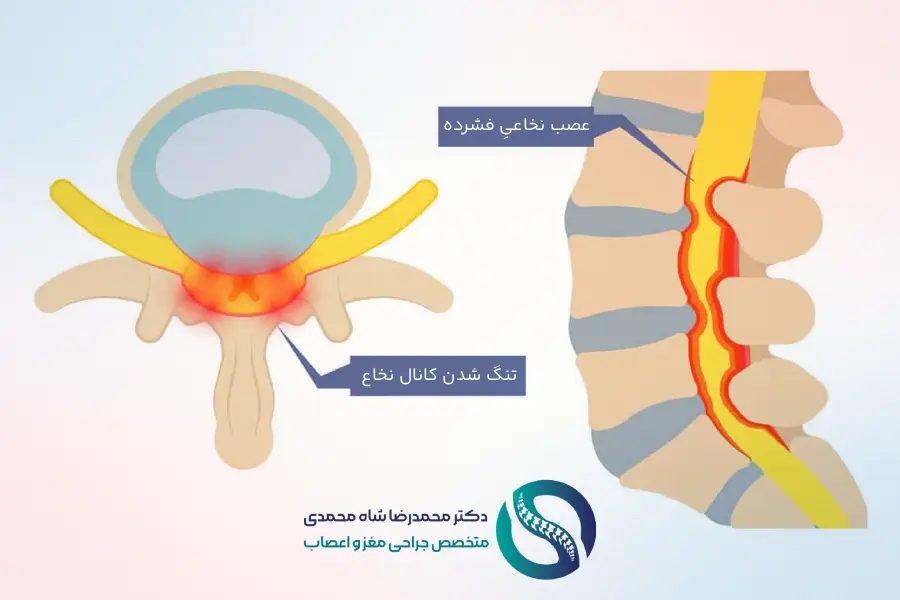
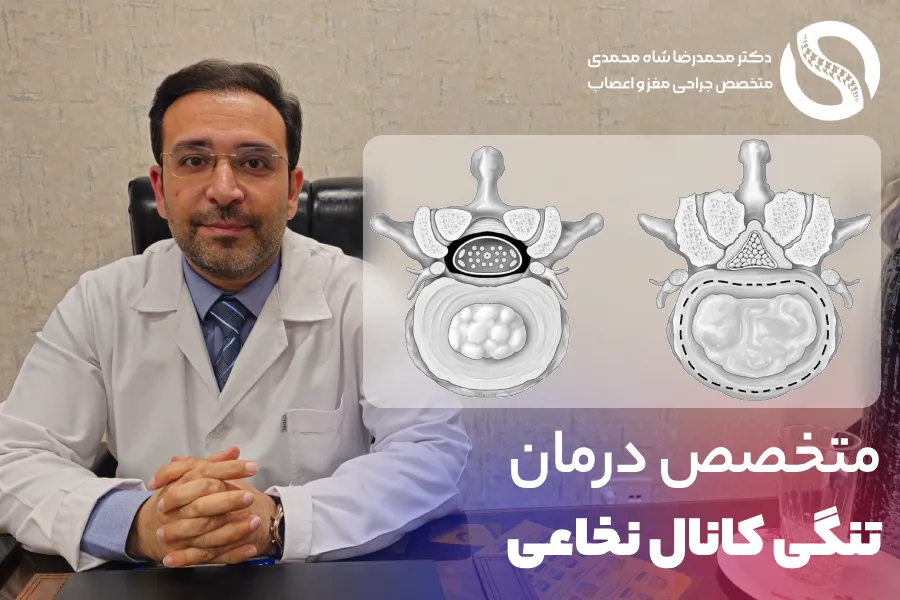
تنگی کانال نخاعی کمری در واقع به معنای کاهش حجم فضایی است که برای جایگیری عناصر عصبی و عروقی در بخش کمری ستون فقرات وجود دارد. این کاهش فضا نتیجه برهمکنش عوامل مختلف استخوانی و بافت نرم است. نتیجه نهایی این فرآیند، اعمال تحریک و فشار روی ریشههای عصبی و همچنین کیسه تکال (ساختار حاوی مایع مغزی-نخاعی و مجموعه عصبهای دم اسب) است که منجر به ظهور علائم بالینی میشود.
این عارضه شایعترین علت جراحی ستون فقرات در بیماران بالای ۶۵ سال است. محل تنگی میتواند در سه ناحیه اصلی ستون فقرات رخ دهد:
- کانال مرکزی (Central Canal): تنگی در اطراف کیسه تکال و دم اسب.
- فرورفتگی کناری (Lateral Recess): تنگی در مسیر ریشه عصبی قبل از خروج از سوراخ.
- سوراخ عصبی (Neuroforamen): تنگی در محل خروج نهایی ریشه عصبی از ستون فقرات.
دلیل اصلی تنگی کانال نخاعی چیست؟
اکثریت موارد تنگی کانال نخاعی (حدود ۹۱ درصد) از نوع اکتسابی هستند و در وهله اول، به دلیل تغییرات فرسایشی مرتبط با افزایش سن ایجاد میشوند. این عارضه معمولاً پس از ۵۰ سالگی بروز مییابد و نتیجه مجموعهای از فرآیندهای تخریبی و سایش در ساختارهای ستون فقرات است؛ برخی از این موارد عبارتند از:
آرتروز چطور باعث تنگی کانال نخاعی میشود؟
آرتروز که اغلب به عنوان بیماری فرسایش و پارگی شناخته میشود، منجر به تخریب غضروف محافظ مفاصل میشود. این فرآیند تخریبی باعث میشود سطوح استخوانها مستقیماً با یکدیگر در تماس قرار گیرند.
در واکنش به این فرسایش، بدن اقدام به تولید استخوان جدید میکند که به صورت خارهای استخوانی ظاهر میشوند. این خارهای استخوانی پتانسیل نفوذ به داخل کانال نخاعی و در نتیجه، کاهش فضای حیاتی اطراف عناصر عصبی را دارند و به طور مستقیم در مکانیسم تنگی کانال نخاعی مشارکت میکنند.
ضخیم شدن رباطها چه نقشی در تنگی کانال نخاعی دارند؟
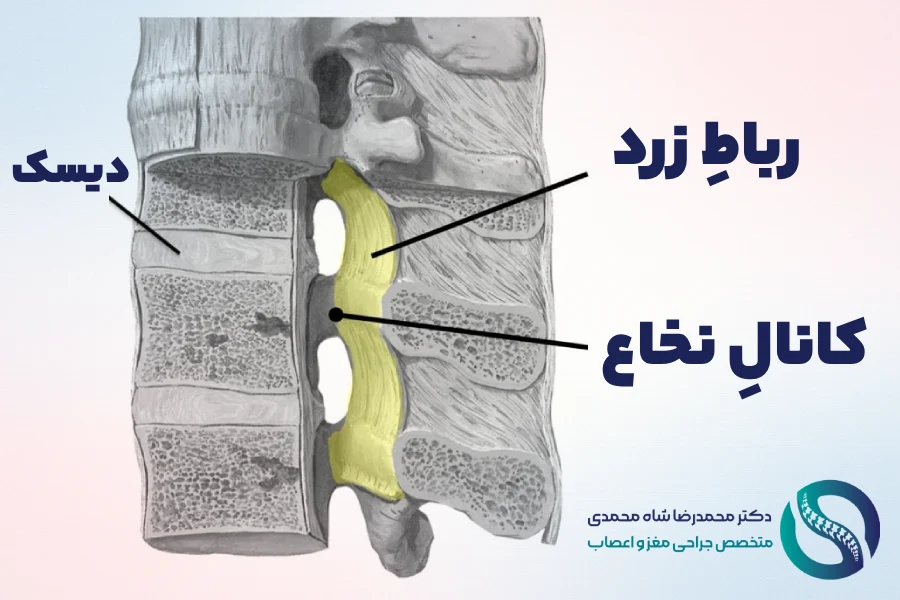
رباطها نوارهای فیبری قویای هستند که وظیفه حفظ اتصال و پایداری مهرهها را بر عهده دارند. اما با گذر زمان و در نتیجه فشار مکانیکی مداوم و فرآیندهای مرتبط با آرتروز، این رباطها (به خصوص رباط زرد) دچار ضخیمشدگی و سختشدگی میشوند (پدیدهای که به آن هیپرتروفی رباط گفته میشود). این رباطهای ضخیم شده، مانند یک توده از بافت نرم فشرده، به داخل کانال نخاعی برجسته شده و به طور قابل توجهی فضای موجود برای عناصر عصبی را محدود میکنند. بنابراین، ضخیم شدن رباط زرد به عنوان یکی از شایعترین علل تنگی کانال مرکزی نخاع شناخته میشود.
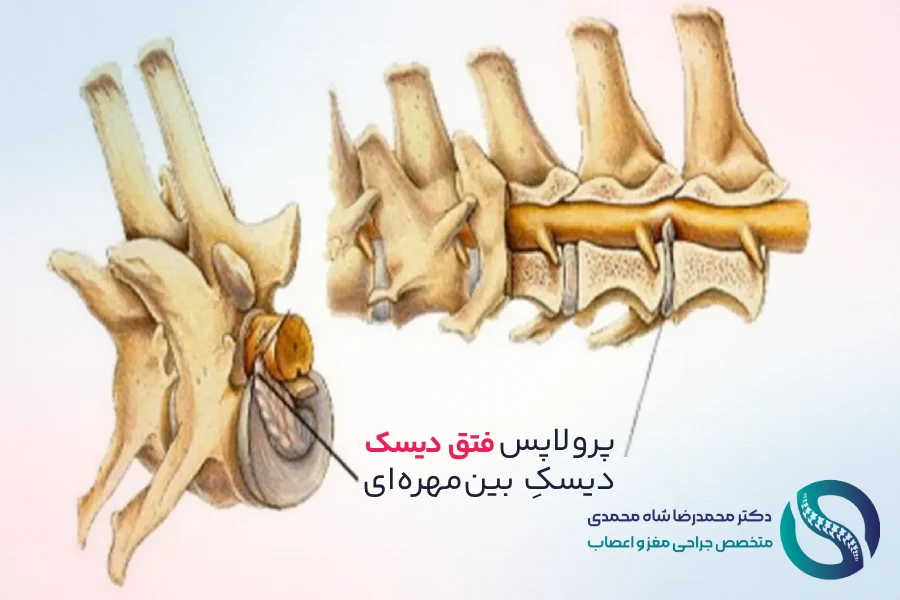
دیسکهای بین مهرهای چگونه بر تنگی کانال نخاعی اثر میگذارند؟
دیسکهای بین مهرهای به عنوان ضربهگیر عمل میکنند. با افزایش سن، محتوای آب دیسکها کاهش یافته و شروع به خشک شدن و صاف شدن میکنند. ایجاد شکاف در لایه بیرونی دیسک میتواند باعث شود مرکز ژلمانند آن برآمده شده یا پاره شود (فتق دیسک). این برآمدگی یا فتق نیز مستقیماً به ریشههای عصبی مجاور فشار وارد میکند.
همچنین بخوانید: دیسک کمر چیست؟
مکانیسم پیچیده پیشرفت بیماری
تنگی کانال نخاعی یک رویداد ناگهانی نیست، بلکه پیامد یک فرآیند پیشرونده و متقابل است که تحت عنوان حلقه بازخورد دژنراتیو شناخته میشود. این فرآیند به شرح زیر عمل میکند:
- فرسایش اولیه غضروف (آرتروز)، موجب کاهش ارتفاع دیسک بین مهرهای میشود.
- کاهش ارتفاع دیسک، متعاقباً بار غیرطبیعی و بیشتری را بر روی مفاصل فاست پشتی ستون فقرات تحمیل میکند.
- این افزایش بار، منجر به هیپرتروفی (بزرگ شدن) مفاصل و تشکیل خار استخوانی در اطراف آنها میشود.
- در نهایت، این تغییرات استخوانی، به صورت همزمان با ضخیم شدن رباط زرد که خود ناشی از التهاب مزمن است، فضای کانال مرکزی و سوراخهای کناری (فورامینا) را به تدریج تنگتر میکنند.
در نتیجه، تنگی کانال نخاعی یک وضعیت مزمن و وابسته به هم است که در آن فشار مکانیکی و التهاب به طور پیوسته یکدیگر را تشدید کرده و به پیشرفت بیماری دامن میزنند.
مکانیسمهای پیچیده فشردهسازی ریشه عصبی در تنگی کانال نخاعی
فشردهسازی ریشه عصبی که در نهایت منجر به بروز علائم میشود، فرآیندی با مکانیسمهای متعدد است.
مکانیسم اصلی شامل فشردهسازی مکانیکی مستقیم توسط ساختارهای سخت و نرم (مانند خارهای استخوانی، بافت دیسک و رباطهای ضخیم شده) است. با این حال، عوامل دیگری نیز در این امر دخیل هستند.
نحوه بارگذاری ستون فقرات، شیب لگن، و دینامیک مایع مغزی-نخاعی از جمله این عوامل هستند. تنگ شدن کانال نخاعی میتواند به افزایش فشار داخل تکال (فشار درون کیسه حاوی مایع نخاعی) منجر شود، که این افزایش فشار نیز به نوبه خود بر جریان خون و اکسیژنرسانی به ریشههای عصبی تأثیر منفی میگذارد.
در نتیجه، مجموعهای از عوامل بر شدت و پیشرفت علائم این عارضه در بیماران تأثیر میگذارند.
علائم بالینی، تشخیص افتراقی و علائم هشدار اضطراری
تنگی کانال نخاعی کمری اغلب با علائمی مزمن و ناتوانکننده همراه است که مهمترین آنها لنگیدن نوروژنیک است.
لنگیدن نوروژنیک (Neurogenic Claudication)
لنگیدن نوروژنیک به عنوان علامت اصلی و مشخص تنگی کانال نخاعی کمری شناخته میشود و نتیجه مستقیم فشردهسازی ریشههای عصبی در ناحیه کمر است. مشخصه بالینی این وضعیت، بروز علائمی همچون درد، بیحسی، گزگز و احساس ضعف یا سنگینی است که در نواحی باسن، رانها و پاها احساس میشوند.
وضعیت بدن روی شدت علائم تنگی کانال نخاعی کمر موثر است.
- تشدید علائم هنگام ایستادن یا راه رفتن: در این فعالیتها ستون فقرات کمری را در وضعیت اِکستنشن (خم شدن به عقب) قرار میدهند. اِکستنشن موجب فشردهتر شدن مفاصل فاست و اعمال فشار بیشتر بر روی رباط زرد ضخیم شده میشود که در نهایت به کاهش و بسته شدن بیشتر فضای کانال نخاعی منجر میشود.
- تسکین علائم: زمانی بیمار در وضعیت خم شدن به جلو (فِلِکشن) قرار میگیرد، مثل، هنگام تکیه دادن به چرخ خرید یا نشستن علائم کاهش مییابد. این وضعیت خمیده به صورت موقت باعث باز شدن کانال نخاعی شده و در نتیجه فشار مکانیکی وارد بر ریشههای عصبی را کاهش میدهد. این مکانیسم بیومکانیکی (بهبود یافتن با فِلِکشن) نه تنها به عنوان یک علامت تشخیصی مهم بوده و اساس درمانهای فیزیوتراپی برای این بیماران است.
تشخیص افتراقی: مقایسه لنگیدن عصبی و لنگیدن عروقی
تمایز میان لنگیدن نوروژنیک (ناشی از فشردهسازی ریشههای عصبی) و لنگیدن عروقی (ناشی از کاهش جریان خون محیطی) برای تشخیص صحیح و انتخاب روش درمانی مناسب، امری حیاتی است. بر خلاف لنگیدن نوروژنیک که به تغییر وضعیت پاسخ میدهد، لنگیدن عروقی معمولاً ناشی از بیماری شریان محیطی است و درد ثابتی را ایجاد میکند.
یکی از تستهای کلیدی برای تمایز این دو حالت، پاسخ بیمار به فعالیتهای مختلف است. بیماران تنگی کانال نخاعی ممکن است مسافتهای طولانیتری را روی تردمیل شیبدار یا هنگام دوچرخهسواری در حالت خمیده تحمل کنند. در حالیکه، بیماران مبتلا به لنگیدن عروقی، صرف نظر از وضعیت کمر یا شیب، به دلیل افزایش تقاضای اکسیژن توسط عضلات، درد ثابتی را تجربه میکنند.
علائم هشدار اضطراری (Red Flags): سندرم دم اسب
اگرچه تنگی کانال نخاعی یک بیماری مزمن است، اما در موارد نادر، میتواند منجر به یک وضعیت اورژانسی عصبی به نام سندرم دم اسب (Cauda Equina Syndrome – CES) شود. این سندرم زمانی رخ میدهد که مجموعهای از ریشههای عصبی در انتهای نخاع به طور شدید فشرده شوند و نیاز به رفع فشار اورژانسی جراحی دارد.
علائم حیاتی سندرم دم اسب که نیاز به فوریت پزشکی دارند عبارتند از:
- کمردرد شدید و ناگهانی، همراه با سیاتیک یکطرفه یا دوطرفه.
- بیحسی، کاهش یا از دست دادن حس در ناحیه تناسلی، مقعد و پرینه.
- اختلالات ناگهانی و شدید عملکرد مثانه (مانند احتباس ادرار یا بیاختیاری).
- اختلال عملکرد روده (مانند بیاختیاری مدفوع) یا مشکلات جنسی جدید و ناگهانی.
وجود هر یک از این علائم، نیازمند ارجاع فوری به تصویربرداری رزونانس مغناطیسی (MRI) و مشاوره جراحی است. پیگیری این علائم برای جلوگیری از عواقب طولانیمدت مانند بیاختیاری مزمن یا اختلال عملکرد جنسی ضروری است.
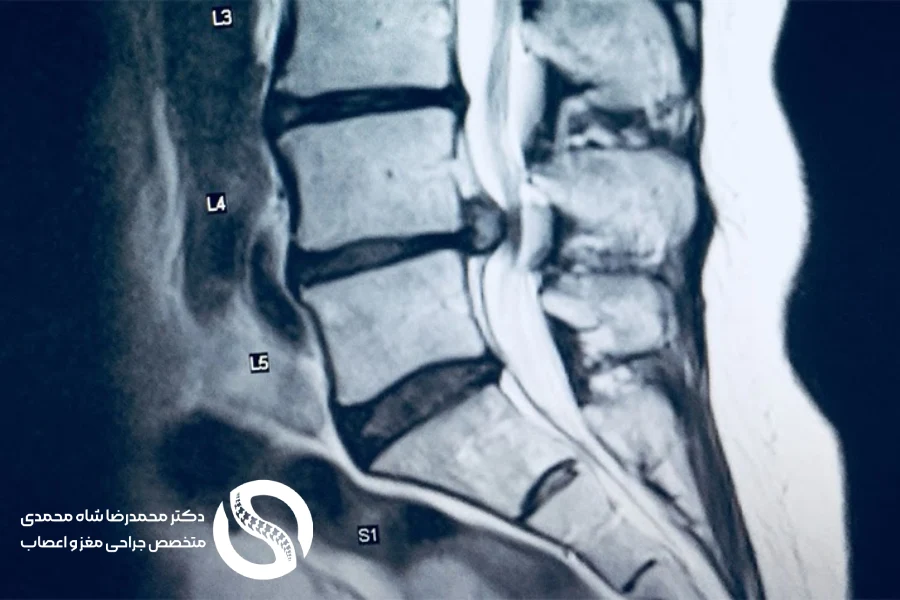
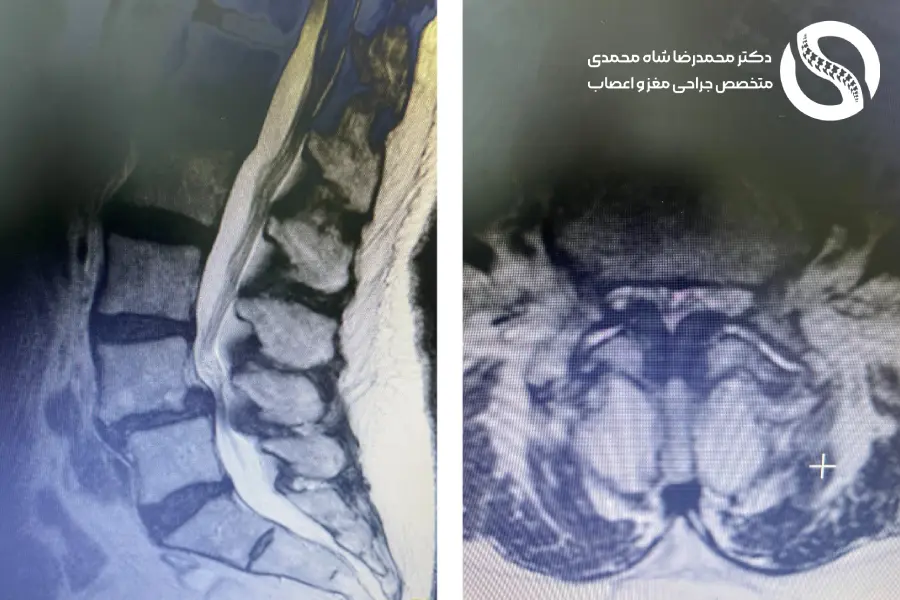
ابزارهای تشخیصی تصویربرداری برای تشخیص تنگی کانال نخاعی کمر
برای تأیید تشخیص و برنامهریزی درمان، پزشک از ترکیب سابقه بالینی و ابزارهای تصویربرداری مانند: تصویربرداری اشعه ایکس، MRI، سیتی اسکن و سیتی مایلوگرام استفاده میکند.
درمانهای توانبخشی و غیرجراحی تنگی کانال نخاعی
اولین روش درمانی تنگی کانال نخاعی کمر، درمانهای توانبخشی است. هدف این درمانها کنترل درد، کاهش التهاب و بهبود عملکرد بیمار بدون نیاز به جراحی است. اگر علائم بیمار طی ۶ تا ۱۲ هفته بهبود نیابد، مداخلات پیشرفتهتر مد نظر قرار میگیرد.
فیزیوتراپی و توانبخشی
شواهد نشان میدهند ورزش و فعالیت بدنی، به طور قابل توجهی برای درمان بیماران تنگی کانال نخاعی موثر است.
اصول و اهداف فیزیوتراپی:
- کنترل درد و التهاب
- تمریناتی که به طور ملایم به تسکین فشار از روی اعصاب کمک میکنند. از جمله این حرکات میتوان به «کشش دو زانو به سینه» و «حرکت کودک» اشاره کرد که باعث ایجاد یک گرد شدن ملایم در ناحیه کمر میشوند.
- بهبود قدرت عضلات مرکزی بدن و عضلات ناحیه لگن برای حمایت از ستون فقرات و حفظ کنترل لومبوپلیک.
- آموزش نحوه صحیح خم شدن، بلند کردن و نشستن برای جلوگیری از فشار اضافی بر ناحیه کمری.
مدیریت دارویی هدفمند
با تجویز پزشک داروها برای کاهش التهاب عمومی و درد اختصاصی عصبی استفاده میشوند.
رویکردهای جراحی و معیارهای تثبیت ستون فقرات
جراحی تنگی کانال نخاعی کمر برای بیمارانی در نظر گرفته میشود که دارای علائم شدید یا اورژانسی هستند و به درمانهای توانبخشی پاسخ ندادهاند. هدف اصلی جراحی، رفع فشار از روی عناصر عصبی فشرده شده است. انواع جراحی رفع فشار لامینکتومی (Laminectomy) رایجترین نوع جراحی برای درمان تنگی کانال نخاعی کمری است و شامل برداشتن بخش یا تمام لامینا (سقف استخوانی مهره) است تا فضای کانال نخاعی افزایش یابد و فشار از روی اعصاب برداشته شود. انتخاب تکنیک جراحی مناسب یک تصمیم تخصصی است که باید با صلاحدید پزشک متخصص و در نظر گرفتن شرایط بالینی و کلی بیمار انجام شود.
بهبودی، سبک زندگی و پیشآگهی بلندمدت
چه بیمار تحت درمانهای توانبخشی قرار گرفته باشد و چه تحت جراحی، تغییر مناسب در سبک زندگی، نقشی محوری در پیشگیری از عود بیماری و حفظ کیفیت زندگی بلندمدت بیمار ایفا میکنند.
اغلب بیماران بلافاصله پس از جراحی، بهبودی قابل توجهی در درد پا (لنگیدن نوروژنیک) مشاهده میکنند و معمولاً مدت کوتاهی پس از عمل قادر به راه رفتن خواهند بود. فیزیوتراپی عموماً ۳ تا ۶ هفته پس از جراحی آغاز میشود. هدف از این توانبخشی، بازگرداندن قدرت، تعادل و اعتماد به نفس بیمار است، به ویژه برای افرادی که قبل از عمل به دلیل درد و ناتوانی، سطح فعالیت پایینی داشتهاند.
علاوه بر این، بیمار باید تا زمانی که پزشک اجازه نداده است، از فعالیتهایی مانند دویدن و اسکی، فعالیتهایی که شامل حرکات ناگهانی یا تکاندهنده است، پرهیز کند. همچنین، تا زمانی که مصرف داروهای ضددرد مخدر متوقف نشده باشد، رانندگی ممنوع است، زیرا این داروها زمان واکنش فرد را کند میکنند.
اصلاح سبک زندگی و توصیههای بلندمدت جلوگیری از بروز یا عود عارضهی تنگی کانال نخاعی نیازمند تغییر سبک زندگی است. کنترل وزن به عنوان مهمترین عامل در کاهش فشار مکانیکی بر مفاصل ستون فقرات محسوب میشود. مطالعات نشان میدهند که حتی کاهش ۱۰ درصدی وزن بدن میتواند به طور چشمگیری علائم تنگی کانال را بهبود بخشد. مطالعات نشان میدهند که حتی کاهش ۱۰ درصدی وزن بدن میتواند علائم تنگی کانال نخاعی کمری را بهبود بخشد.
جلوگیری از بروز یا عود عارضهی تنگی کانال نخاعی نیازمند تغییر سبک زندگی است. کنترل وزن به عنوان مهمترین عامل در کاهش فشار مکانیکی بر مفاصل ستون فقرات محسوب میشود. مطالعات نشان میدهند که حتی کاهش ۱۰ درصدی وزن بدن میتواند به طور چشمگیری علائم تنگی کانال را بهبود بخشد. مطالعات نشان میدهند که حتی کاهش ۱۰ درصدی وزن بدن میتواند علائم تنگی کانال نخاعی کمری را بهبود بخشد.
همچنین انجام حرکات ورزشی برای تقویت عضلات بدن نیز به شدت توصیه میشود.
همچنین ببینید: عکس درست خوابیدن برای دیسک کمر
درمان تنگی کانال نخاعی کمر توسط دکتر شاه محمدی متخصص دیسک کمر
تنگی کانال نخاعی کمر، شایعترین علت ناتوانی در افراد بالای ۶۵ سال، با علائمی مانند لنگیدن نوروژنیک و درد پا همراه است. دکتر محمدرضا شاه محمدی، متخصص برجسته دیسک کمر، با رویکردی جامع و تخصصی، درمان تنگی کانال نخاعی کمر را از مراحل اولیه آغاز میکند: فیزیوتراپی هدفمند برای تقویت عضلات مرکزی و کاهش فشار عصبی، همراه با داروهای ضدالتهاب برای کنترل درد و التهاب. در موارد مقاوم، جراحی کمتهاجمی مانند لامینکتومی باز انجام میشود که تسکین فوری درد پا را به همراه دارد و بیماران را به زندگی فعال بازمیگرداند.
با تمرکز بر تشخیص سریع (از جمله MRI و تستهای افتراقی) و پیشگیری از عوارض اورژانسی مانند سندرم دم اسب، دکتر شاه محمدی کیفیت زندگی بیماران را اولویت قرار میدهد.
برای مشاوره، با مطب دکتر شاه محمدی تماس بگیرید و قدم اول به سوی بهبودی را بردارید.